
发布日期: 2023-12-19 10:09:10 来源:GC法检测
众所周知,血糖监测是糖尿病管理的重要内容,不仅能反映患者实时的血糖水平,评估饮食、运动、情绪及应激等以及疾病、药物等因素对患者血糖的影响,还能帮助医生制定出合理的降糖方案,评价糖尿病患者血糖控制状况等。
近日,在中华医学会糖尿病学分会(CDS)第二十五次全国学术会议(CDS 2023)上,来自上海交通大学附属第六人民医院的包玉倩教授,就“《中国血糖监测临床应用指南(2021年版)》[1](以下简称“2021版指南”)七大要点”展开精彩讲座,一起看看~
毛细血管血糖监测包括自我血糖监测(SMBG)和在医院内进行的即时检测(POCT),是血糖监测的基本形式。其中,SMBG是糖尿病综合管理和教育的组成部分,建议所有糖尿病患均行SMBG。此外,应根据糖尿病患者的病情和治疗的实际的需求制定个体化毛细血管血糖监测方案。
包玉倩教授表示,血糖监测的数据必须是可用的,才能指导临床决策,因此这对血糖仪的准确度和精密度有一定的要求。2021版指南的具体实际的要求如下:
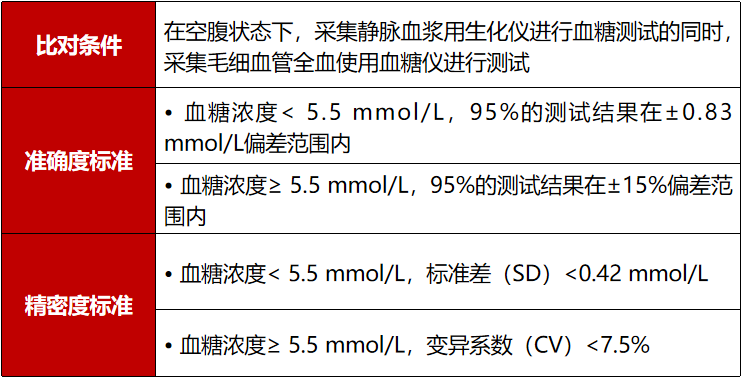

2021版指南规定了血糖监测方案制定的总体原则,即需根据患者病情和治疗的实际的需求制定相应的个体化监测方案。
包玉倩教授表示,具体到监测的频率,2021版指南建议患者可根据真实的情况适当、灵活调整。
• 而对于存在血糖波动较大、调整药物或剂量、使用胰岛素治疗、妊娠患者、近期有低血糖发生、各种应激情况等6种情况的患者,需要酌情增加监测频率。
糖化血红蛋白(HbA1c)可反映过去2~3个月的平均血糖水平,是目前评估糖尿病患者长期血糖控制状况的公认标准。
然而,既往我国指南并不推荐将HbA1c用于诊断糖尿病。随着我们国家HbA1c检测标准化程度慢慢地提高,2021版指南将HbA1c≥6.5%作为糖尿病的补充诊断标准,也明白准确地提出当HbA1c<6.5%时,不能排除经静脉血糖检测诊断的糖尿病。此外,糖尿病患者在HbA1c未达标前应每3个月检测1次。
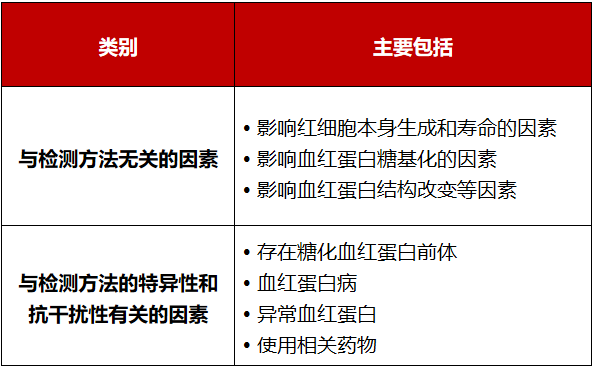
包玉倩教授指出,《中国血糖监测临床应用指南(2015年版)》[2](以下简称“2015版指南”)将HbA1c的影响因素进行了详细的罗列,但不进行归纳分类,而2021版指南将影响HbA1c的因素分为两类:
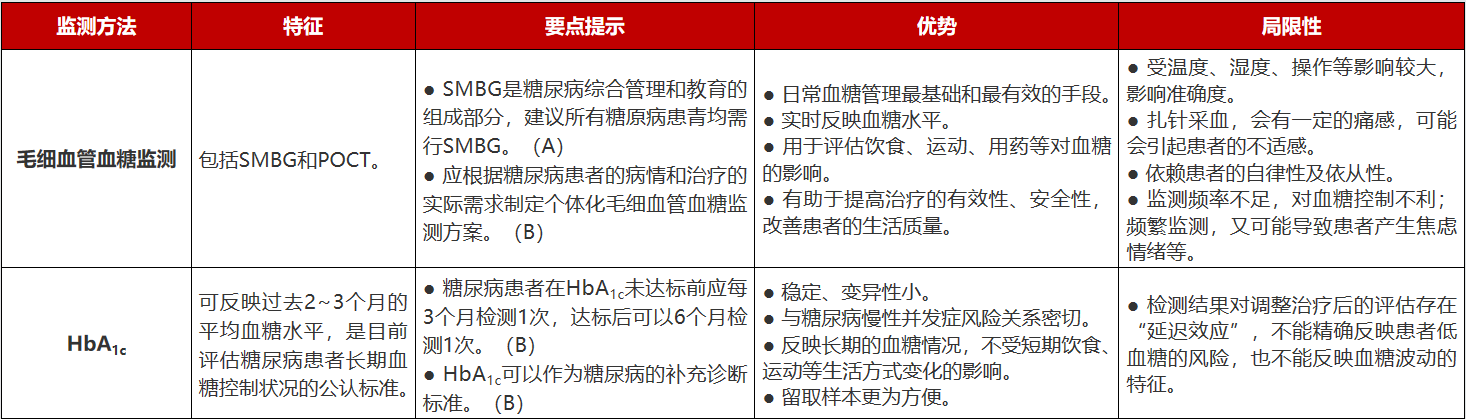
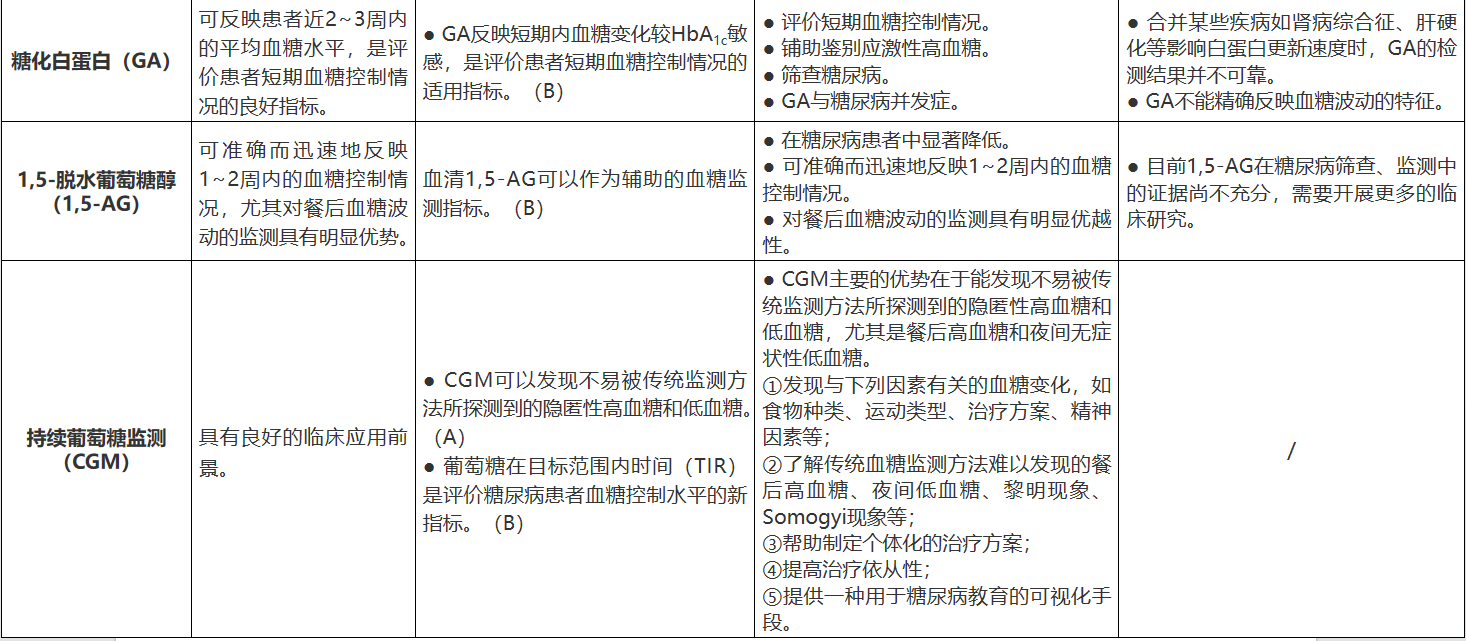
此外,对于临床常用的五种血糖监测方法,2021版指南分章节介绍了其要点提示(标注了A、B、C证据级别)、优势与局限性。
2021版指南将CGM分为回顾性CGM、实时CGM和扫描式葡萄糖监测(FGM)三类,相比于2015版指南增加了FGM系统的相关内容。

包玉倩教授表示,2021版指南推荐采用动态葡萄糖图谱(AGP)作为CGM标准化的报告形式,将多日的葡萄糖数据叠加合并在24 h的时间维度内呈现,通过百分位数体现葡萄糖在某一时间点的日间变异程度。
在CGM图谱解读方面,2015版指南和2021版指南均推荐采用“三步法”进行解读,且都强调解读结果时应着重分析血糖的波动规律和趋势,但两者在具体步骤上有所出入。
• 2015版指南建议,解读CGM图谱:第一步看夜间血糖,第二步看餐前血糖,第三步看餐后血糖。
• 2021版指南则建议,解读CGM图谱:第一步看低血糖风险,第二步看高血糖,第三步看血糖波动(包括日内血糖波动及日间血糖波动特点)。强调在解读CGM图谱后,分析原因并给予相应的调整措施。
TIR是指24 h内葡萄糖在目标范围(成人非妊娠状态通常为3.9~10.0 mmol/L)内的时间(用min表示)或其所占的百分比(用%表示)。TIR与糖尿病微血管并发症、心血管疾病的替代标记物、妊娠结局,以及全因死亡及心血管死亡显著相关,可作为评估血糖控制的有效指标。
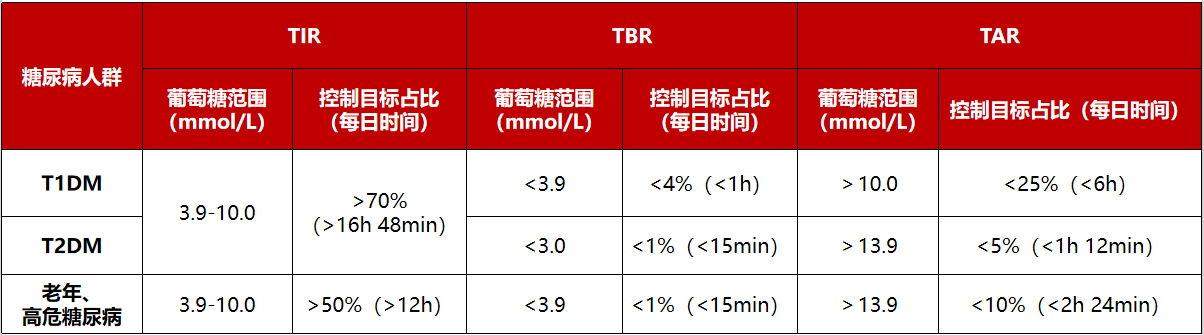
2021版指南以表格的形式列举了成人非妊娠状态的T1DM、T2DM和老年及高危糖尿病患者的TIR、高血糖时间、低血糖时间的推荐控制目标值,并建议大多数成人非妊娠状态的T1DM及T2DM患者的TIR控制目标为>70%,同时强调应根据患者的详细情况设定个体化的目标值。
表6:成人T1DM、T2DM、老年及高危糖尿病患者TIR、TBR及TAR推荐控制目标值
最后,包玉倩教授总结到,血糖监测是糖尿病管理不可或缺的部分,目前常用的血糖监测指标各有所长,所反映的血糖内涵不完全一样,不能互相替代。
临床医生应根据患者的临床状况合理选用监测方法,并将不同的监测手段进行有机联合,取长补短,全方面了解患者血糖的动态变化,为临床决策提供依据。
[1]莫一菲,包玉倩.《中国血糖监测临床应用指南(2021年版)》解读[J].中华糖尿病杂志,2021,13(10):926-929.
上一篇:糖尿病患者定时查糖化血红蛋白
下一篇:小便7种“色号”泄漏的健康本相